
- 3 minuti di lettura
- 22 Agosto 2019
Il dolore è un’esperienza umana fondamentale con cui ci confrontiamo continuamente nella nostra vita, talvolta persino ogni giorno. Si picchia la testa, il dente del giudizio fa male o il callo preme quando cambia il tempo.
Esistono molte tipologie di dolore. I dolori muscoloscheletrici sono trattabili con misure comuni, come i provvedimenti fisiatrici. Ma per molte persone con una lesione midollare, il problema del dolore è molto più serio poiché hanno una lesione permanente del sistema nervoso centrale. Alcuni studi scientifici hanno scoperto che circa il 58 % delle persone para e tetraplegiche soffre di dolore neuropatico cronico già nel corso del primo anno dopo l’insorgenza della lesione. Nella maggior parte delle persone colpite i sintomi tendono a peggiorare nel corso degli anni e molti confessano che la sensazione permanente di dolore compromette sensibilmente la loro qualità della vita. In alcuni casi, attività e mansioni quotidiane come lavorare, guidare l’automobile e seguire i propri hobby possono essere talmente limitate dal dolore che la partecipazione attiva alla vita sociale è concessa solo a sprazzi.
Ma cos’è il dolore neuropatico cronico?
All’origine del dolore neuropatico possono esserci lesioni del sistema nervoso centrale o periferico di natura meccanica, tossica1, metabolica2 o infiammatoria. Il dolore neuropatico si distingue pertanto dal cosiddetto dolore nocicettivo, che presuppone un sistema nervoso intatto (p. es. dolore al ginocchio causato da un’artrosi). Noti esempi di dolore neuropatico sono il male alla gamba causato dalla compressione di una radice nervosa spinale in caso di ernia del disco, o il cosiddetto «dolore fantasma» dopo l’amputazione di un arto. La percezione del dolore neuropatico varia molto da un individuo all’altro e va da una sensazione di formicolio, tirante, elettrica a un dolore bruciante, pungente, tagliente fino a un male opprimente che non dà tregua.
Il dolore neuropatico nella lesione midollare
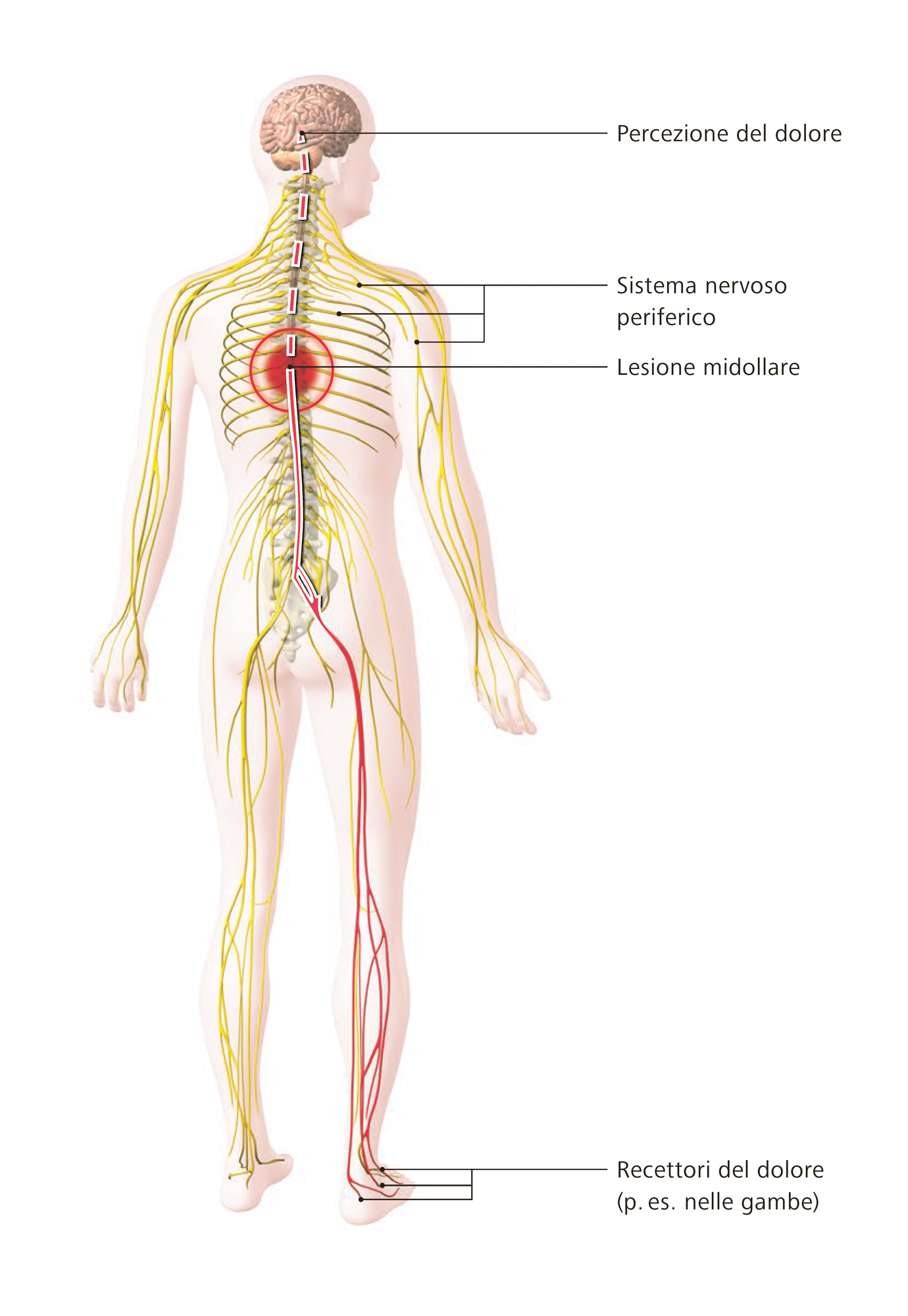
L’illustrazione mostra come insorge il dolore neuropatico nel caso di una lesione midollare. A causa di una disfunzione o di un danno del sistema nervoso, i recettori periferici percepiscono un dolore (p. es. nelle gambe) anche se non si è subita nessuna ferita. Il centro del dolore situato nel cervello non riceve il segnale inviato dal nervo periferico per via dell’interruzione nel midollo spinale. Tuttavia trasmette paradossalmente una percezione di dolore cronico, solitamente localizzato sotto il livello della lesione.
Diagnosi e terapia
Talvolta è impossibile formulare una diagnosi precisa e una descrizione dell’origine del dolore percepito. Tuttavia, è noto che lo stress, il sovraccarico e i problemi psichici possono intensificare la percezione del dolore. Ma allora come è possibile trattare il dolore neuropatico? Gli esperti in terapia del dolore cercano da anni soluzioni terapeutiche al problema. Sono stati sviluppati approcci molto diversi e variegati, ed è difficile dare indicazioni di carattere generale. L’entità e le cause del dolore sono troppo variabili, oltretutto ogni persona reagisce diversamente agli stimoli corporei.
Nella maggior parte dei casi si cerca di lenire i sintomi con una farmacoterapia. Tuttavia può occorrere un certo tempo prima di trovare la «combinazione» e i dosaggi corretti dei medicamenti.
Inoltre, alcuni studi hanno evidenziato che un approccio interdisciplinare spesso è coronato da successo. Quindi, oltre alle misure farmacologiche è altrettanto importante fare in modo che le persone che soffrono di dolore neuropatico imparino anche a gestirlo. Con l’aiuto della fisioterapia, dell’arteterapia e della musicoterapia, ma anche dello sport e del metodo Feldenkrais (terapia particolare con il movimento), è possibile delineare strategie per «spegnere» il dolore e nello stesso tempo partecipare ad attività piacevoli insieme ad altre persone. Un altro passo per «tenere a bada» il dolore è crearsi un ambiente privo di stress.
1 da avvelenamento
2 legate al metabolismo. (Metabolismo: insieme dei processi che determinano la trasformazione degli alimenti in tessuti, calore corporeo, lavoro meccanico e l’eliminazione delle sostanze residue.)

Sii il primo a commentare!