Sarah Stierli, logopédiste au sein du Centre suisse des paraplégiques à Nottwil, raconte ses expériences au sein de l’unité de soins intensifs pendant la pandémie de COVID-19
- 12 minutes de lecture
- 14 octobre 2021
- Clara
Sarah Stierli, logopédiste au sein du Centre suisse des paraplégiques à Nottwil, raconte ses expériences au sein de l’unité de soins intensifs pendant la pandémie de COVID-19
Début 2020, des images d’unités de soins intensifs surchargées, de personnes gravement malades et de personnel médical épuisé ont fait le tour du monde. À l’époque, elles nous paraissaient encore lointaines, mais elles nous ont choqués et angoissés.
Rapidement, les unités de soins intensifs des hôpitaux suisses ont elles aussi accueilli des personnes infectées par le SARS-CoV-2, le « coronavirus ». Là aussi, certains hôpitaux ont atteint leurs limites de capacité. Il ne restait guère de temps pour couvrir l’événement, et les images des unités suisses faisant face à la pandémie sont rares.
Mais l’on peut se demander comment cela s’est passé pour les personnes dans ces unités. Qu’est-ce que cela faisait d’être complètement isolé en tant que patient gravement malade ? Comment le personnel a-t-il géré son propre risque d’infection ?
Cet article de blog offre un aperçu de l'unité de soins intensifs (USI) du Centre suisse des paraplégiques (CSP) de Nottwil durant les périodes de pic pandémique. Il se penche également sur la question de savoir pourquoi les logopédistes se sont eux aussi exposés à des risques particuliers, en plus du personnel des USI.
Dans cette première partie, la logopédiste Sarah Stierli raconte dans un entretien son travail dans l’USI COVID du CSP. Dans la seconde partie, Zeljko Raduljevic, un patient gravement malade du COVID-19, raconte ses expériences dans ce monde littéralement isolé.
Mars 2020 : état d’urgence au Centre suisse des paraplégiques
En mars 2020, le canton de Lucerne a fait appel au soutien du CSP pour surmonter la pandémie. En plus de l’hôpital cantonal de Lucerne, de la clinique St. Anna et de la clinique Sonnmatt, le CSP est devenu le quatrième centre médical cantonal pour le traitement des patients COVID-19. 200 lits d’urgence ont été mis à disposition dans la salle de sport du CSP, et plusieurs unités de soins pour l’accueil de patients COVID-19 ont été mises en place. Parmi celles-ci, on comptait également l’USI. Dans la vidéo suivante de mars 2020, le directeur du CSP de l’époque, Hans Peter Gmünder, expliquait le fonctionnement.
Sarah Stierli, responsable adjointe logopédie au CSP, raconte l’état d’urgence que l’USI a connu à ce moment-là : « L’USI normale du CSP compte 16 lits, chaque patient étant séparé du couloir par une porte coulissante. Habituellement, une hygiène standard suffit, et certaines chambres sont parfois isolées. Généralement, il existe un isolement "gouttelettes", ce qui implique de porter une surblouse et de changer de masque en sortant de la chambre. »
Elle poursuit : « Les choses sont différentes dans le cas d’un isolement "aérosols", car les aérosols sont plus petits que les gouttelettes et volent librement dans l’air. La zone dans laquelle nous devons nous assurer d’une très bonne protection est donc beaucoup plus grande. Il faut par ailleurs utiliser les fameux masques FFP2, qui nous empêchent de respirer les aérosols. Ce sont des pratiques que nous ne rencontrons habituellement que dans peu de maladies. C’était donc très particulier. Le CSP a dû procéder à des transformations afin d’isoler une partie de l’USI – l’USI COVID-19 – avec des cloisons et sas. »
« On a simplement besoin de nous. »
Sarah Stierli
La logopédiste explique que la situation était à ce moment extrêmement tendue. « On savait peu de choses sur le virus, peu de choses sur comment se protéger de façon optimale. Au début, c’était très éprouvant. »
Toutefois, elle précise qu’une chose était claire pour elle comme pour toute l’équipe de logopédie : « On a simplement besoin de nous. C’est notre mission principale, virus ou non. »
Exercice de déglutition et parole malgré la ventilation mécanique – logopédie en USI
La logopédiste explique en effet que ses tâches au sein de l’USI COVID étaient les mêmes pendant la pandémie qu’en temps normal. « Habituellement, au CSP, nous travaillons avec des patients qui sont sous ventilation en raison de graves accidents, d’opérations intensives de la colonne vertébrale ou de tétraplégie haute. Là, il s’agissait de personnes qui étaient en soins intensifs en raison d’une affection COVID-19. »
Quelle est précisément le but de la logopédie ? « Chez les patients intubés pendant plus de 48 heures, la sensibilité du pharynx est réduite », explique Sarah Stierli. « Il y a alors un risque latent de développer un trouble de la déglutition. Cela signifie que les patients ne parviennent pas à avaler correctement leur salive. Mais manger, boire ou prendre des médicaments peut également être problématique. »
La logopédie permet d’évaluer la déglutition et la gestion de la salive et des sécrétions chez les patients précédemment intubés. À ce moment, certains peuvent déjà respirer par eux-mêmes tandis que d’autres ont encore besoin d’une ventilation mécanique et subissent donc une trachéotomie. Cela signifie que l’on réalise une incision dans la trachée pour un accès direct aux voies respiratoires et que l’on y insère une sonde d’intubation trachéale. Le tube de ventilation peut alors être raccordé à la sonde d’intubation trachéale, comme sur l’image 1.
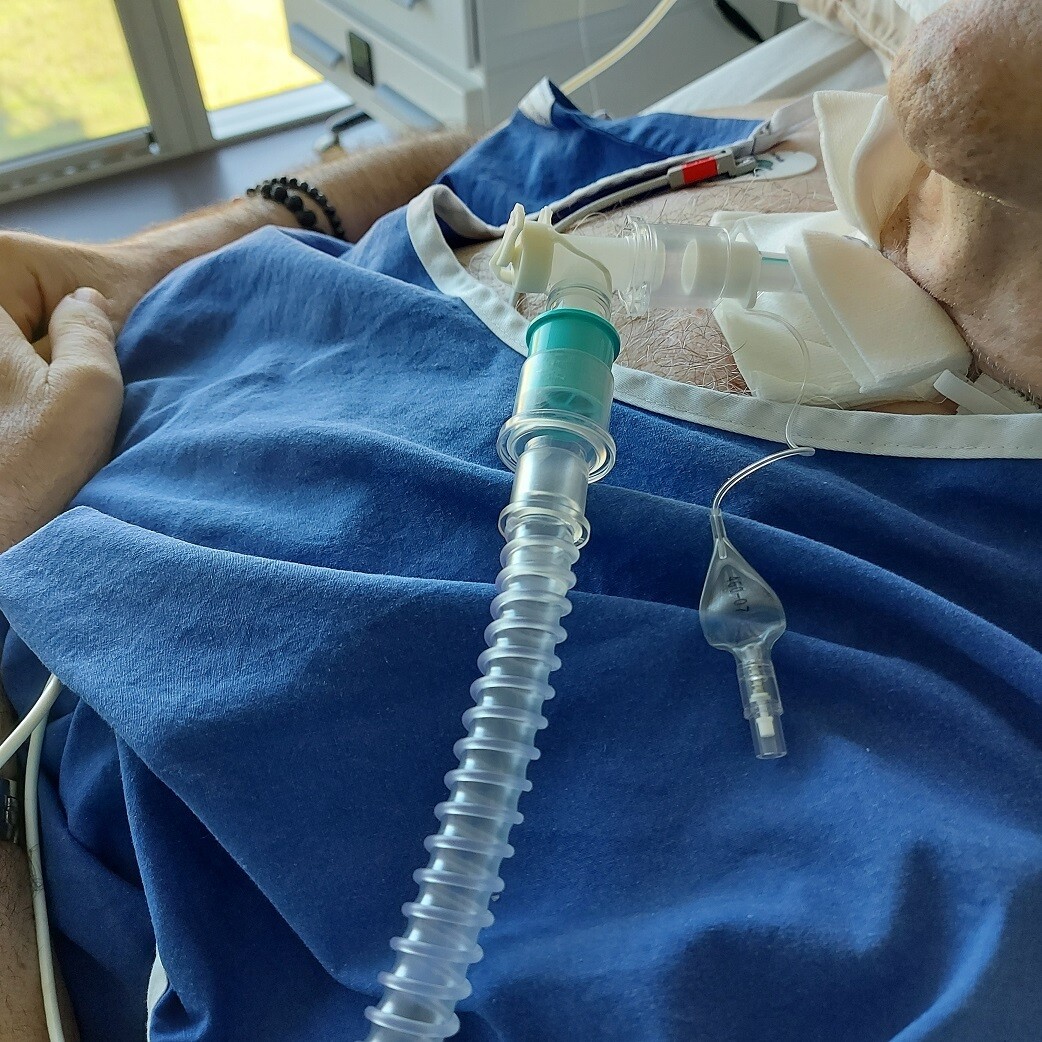
Image 1 : Un patient ventilé via une sonde d’intubation trachéale dans l’USI du CSP. Une valve de phonation verte est fixée dans le tube de ventilation afin que le patient puisse parler malgré la ventilation.
« Outre la déglutition, la logopédie s’occupe également dans l’USI d’assurer la communication », explique Sarah Stierli. « Pour permettre l’exercice de déglutition et la parole, nous adaptons la situation des patients ventilés pour qu’ils puissent parler grâce à une valve de phonation tout en étant encore ventilés. »
Les tubes de ventilation doivent être brièvement retirés afin de mettre en place la valve de phonation. Sur les images 1 et 2, la valve est la pièce verte visible sur le tube de ventilation. L’image 2 montre Sarah Stierli en tenue de protection dans l’USI COVID lors de cette manipulation. Sur l’image, le tube de ventilation est déconnecté du patient, posé sur son ventre.
Responsabilité et concentration maximale – le quotidien dans l’USI COVID
Lors de la déconnexion du tube de ventilation, la machine souffle l’air expiré contaminé du patient dans la pièce. Cela explique pourquoi les logopédistes sont exposés à des risques particuliers dans l’USI COVID. « Toutes les mesures de logopédie chez les patients génèrent des aérosols », confirme Sarah Stierli.
Naturellement, cette mission était prise très au sérieux durant la première vague 2020. Les risques et bénéfices des traitements devaient être soigneusement évalués dans l’USI COVID. Il a été décidé conjointement de réaliser les traitements logopédiques dans le strict respect des mesures de protection.
« Les patients gravement touchés par le COVID-19 avaient au moins une séance de logopédie par jour, et même parfois plusieurs. Nous avons fait tout ce qui était possible sans pour autant devoir nous mettre trop en danger », raconte Sarah Stierli.
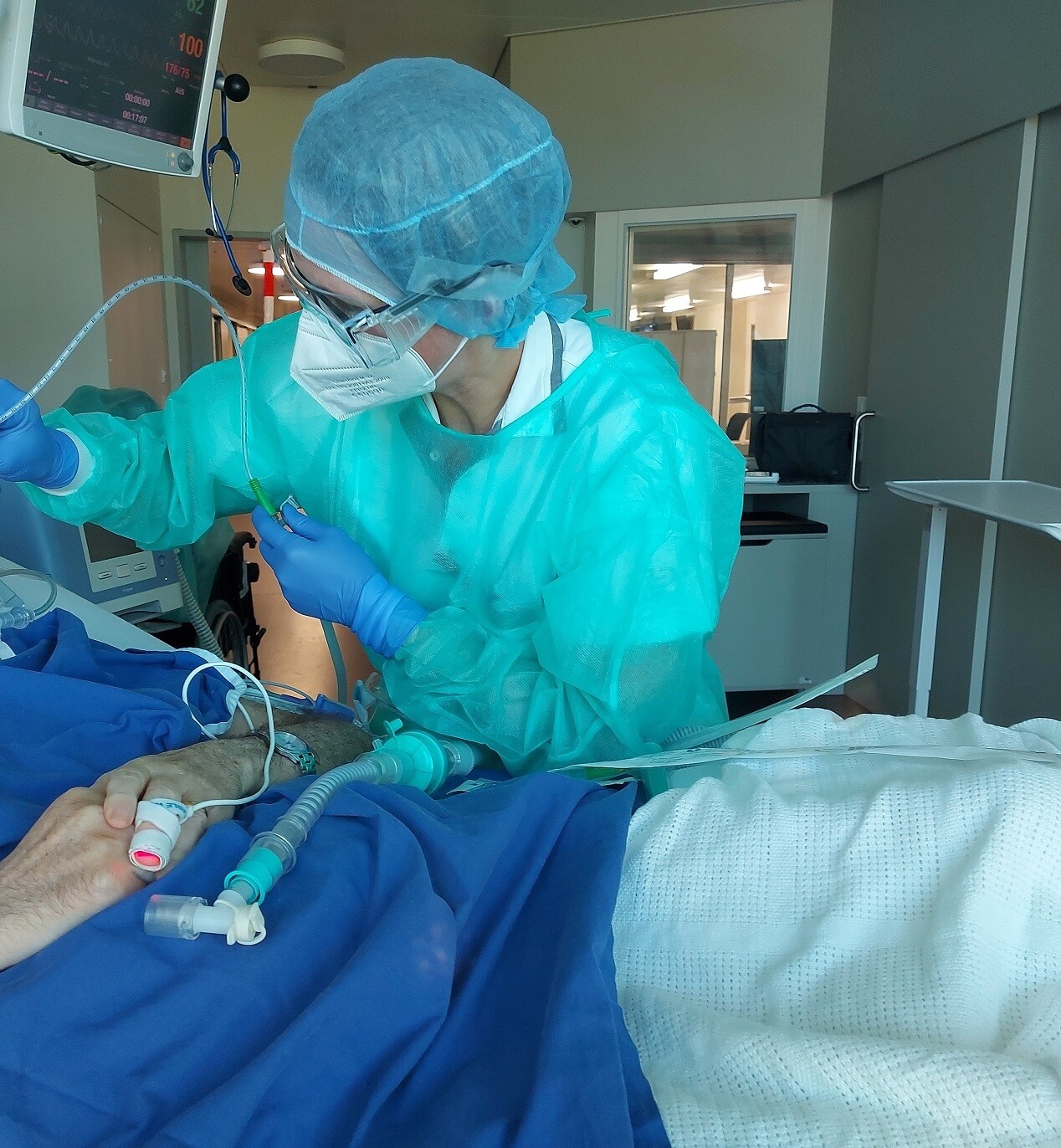
Image 2 : Sarah Stierli en tenue de protection au travail dans l’USI COVID : lorsque le tube de ventilation est brièvement déconnecté du patient, il faut aller vite.
Chaque jour, un logopédiste était responsable de l’USI COVID. Chacun avait la possibilité de décider librement si et quand il voulait effectuer ce service. Sarah Stierli se souvient : « Nous avons toujours décidé en équipe ce que chacun était prêt à prendre en charge. Nous étions toujours sincères les uns envers les autres, ce qui est essentiel – aujourd’hui encore. Chacun devrait toujours pouvoir dire où sont ses propres limites. »
« Nous nous demandions toujours : que faire et quand ? – C’est très éprouvant mentalement. »
Sarah Stierli
Avant le service, il convenait de parcourir attentivement tous les dossiers des patients. Il était surtout essentiel de bien préparer le matériel. « Tout ce qui entre dans l’USI COVID ne doit plus en sortir. On ne peut pas non plus partir rapidement chercher quelque chose », illustre Sarah Stierli.
« On traverse alors le sas extérieur, où l’on enfile une surblouse, une charlotte, un masque FFP2, des lunettes de protection et des gants. Il faut veiller à ce que le moins de peau possible soit encore visible. » La logopédiste ajoute qu’elle scotchait ses lunettes de protection à sa charlotte afin que rien ne tombe. Il était ensuite possible de pénétrer dans le sas interne de l’USI COVID.
On ne pouvait pas dire que le travail était confortable. « Je buvais peu afin de ne pas devoir retirer le masque mais aussi car le trajet jusqu’aux toilettes était compliqué avec tout l’équipement. Généralement, je ne faisais pas non plus de pauses, à part à midi », poursuit Sarah Stierli. Le repas se prenait dans une salle séparée de l’USI COVID. Il était alors possible d’enlever brièvement les habits de protection.
« À la fin de la journée, on se changeait dans le sas et l’on pouvait aller directement prendre une douche. J’ai trouvé ça très bénéfique sur le plan hygiénique comme psychologique », précise la logopédiste. De retour à son bureau, elle devait alors documenter son travail ou passer des appels importants.
Dans l’USI COVID, chaque geste devait être mûrement réfléchi. Sarah Stierli souligne : « Nous nous demandions toujours : que faire et quand ? – C’est très éprouvant mentalement ». Bien entendu, il fallait avoir une grande confiance dans les agissements des autres. « Dans l’USI COVID, on est tous dans le même bateau », explique-t-elle, « on a également une responsabilité vis-à-vis des autres ».
Peur et gratitude – émotions dans l’USI COVID
Sarah Stierli a assumé ses responsabilités même en dehors de l’USI COVID. Lors du premier confinement, elle s’est isolée avec son mari et ses deux enfants afin de protéger les autres. « Mes enfants ne devaient pas jouer avec d’autres enfants car je ne savais pas ce que je pouvais ramener à la maison. Je ne voulais en aucun cas que le virus arrive dans d’autres familles par le biais de mes enfants », justifie-t-elle.
« On remplace subitement les référents, une femme ou un enfant, enfin tout. »
Sarah Stierli
Outre le virus en lui-même, c’est aussi et surtout la solitude des patients dans l’USI COVID qui la préoccupait, car ceux-ci n’ont pas pu recevoir de visites pendant de longs mois. « On ne savait même pas s’ils pourraient revoir un jour leurs proches », déclare Sarah Stierli. Tout le personnel de l’USI COVID était très éprouvé par cela.
« On remplace subitement les référents, une femme ou un enfant, enfin tout », explique-t-elle. Pendant le traitement, il s’agissait donc souvent d’assurer la communication avec les proches via la valve de phonation. Souvent, elle permettait de passer des appels FaceTime et était donc en étroit contact avec les proches. À ce sujet, elle déclare : « C’est très éprouvant émotionnellement, mais aussi enrichissant car l’on remarque à quel point on est utile. »

Image 3 : Sarah Stierli en train d’échanger avec un patient gravement malade. Derrière les habits de protection, le regard joue un rôle crucial dans la communication.
Sarah Stierli estime que le bien-fondé de sa mission a également été un moteur. Pouvoir, grâce à la logopédie, essayer d’avaler un sorbet ou enfin pouvoir parler après une longue période était considéré par les patients comme quelque chose de très précieux. Et malgré toutes les circonstances, elle s’est sentie particulièrement appréciée au sein de l’USI COVID.
Si elle a tiré du positif d’une telle situation ? La logopédiste mentionne le renforcement de la collaboration avec son équipe et avec l’ensemble des collaborateurs du CSP. Sur le plan professionnel, elle a beaucoup appris. Elle a vécu de manière encore plus intense la devise non officielle du CSP « impossible n’existe pas ».

Image 4 : Sans COVID, cela ressemble à ceci sur l'IPS du SPC.
Travail scientifique plutôt que repos
Après la première vague, à l’été 2020, Sarah Stierli dit qu’elle aurait dû se reposer. Mais elle a eu l’occasion de consigner par écrit les expériences accumulées dans l’USI COVID. L’article scientifique a entre-temps été publié et il est disponible à cette adresse.
« Ce n’était plus que travailler, manger, dormir. »
Sarah Stierli
Par conséquent, elle n’a guère pu récupérer ses heures supplémentaires ni se reposer autant qu’elle aurait dû. Puis la deuxième vague est arrivée à l’automne 2020, bien plus vite que ce qu’elle imaginait. « Je me suis alors dit que ça n’irait plus. Et pendant tout l’hiver, nous avons durement été mis à l’épreuve et nos forces se sont peu à peu épuisées. J’étais fatiguée, exténuée, et je n’arrivais pas à me reposer. Ce n’était plus que travailler, manger, dormir », déclare la logopédiste.
Depuis, elle a pu récupérer ses forces comme il se doit. Elle espère de tout cœur que la situation se stabilisera avec la vaccination, et que « la souffrance de tant de gens de tous âges disparaitra enfin ».
Nous caressons le même espoir.
Durant la première vague de la pandémie en Suisse, entre avril et juin 2020, l’USI COVID du CSP a traité un total de 17 patients âgés de 33 à 75 ans. En moyenne, ces derniers passaient environ 20 jours à l’isolement. Six à dix patients COVID-19 y ont été sevrés de la ventilation mécanique simultanément.
Au cours de la deuxième vague, entre novembre et décembre 2020, l’USI COVID du CSP a été remise en place et exploitée avec le même nombre de lits qu’au printemps. Depuis décembre 2020, l’unité a été supprimée. Il n’est cependant pas exclu qu’une USI COVID soit à nouveau mise en place à l’hiver.
Les impressionnantes images de Fabian Fiechter montrent que la situation a été similaire dans d’autres USI COVID en Suisse. En tant qu’infirmer en soins intensifs, et lorsqu’il n’était pas de service, il a photographié la gestion des patients COVID-19 graves dans l’USI de l’hôpital universitaire de Bâle. Voici quelques-uns de ses clichés :




Dans la seconde partie de la série de blog, le patient Zeljko Raduljevic prendra la parole. Depuis une évolution sévère du COVID-19, il est paralysé à partir du cou.
Zeljko Raduljevic est en réadaptation au sein du CSP de Nottwil depuis février 2021. Il raconte souvent comment il vit cette période, comment il gère la situation – et évoque un « petit miracle ». La seconde partie sera prochainement disponible dans la Community.

